استئومیلیت
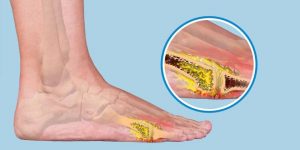
استئومالیت حاد و آرتریت سپتیک در کودکان استئومیلیت Osteomyelitis به معنای التهاب استخوان است و چون علت التهاب استخوان در اغلب قریب به اتفاق موارد عفونت است در عمل، استئومیلیت به معنای عفونت استخوان است.استئومیلیت یا عفونت استخوان یک بیماری جدی و خطرناک است که نیاز به درمان فوری با آنتی بیوتیک و معمولا عمل جراحی دارد. علامت عمده عفونت استخوان درد استخوان است.
استئومالیت حاد و آرتریت سپتیک در کودکان
عفونت استخوان دو نوع حاد و مزمن
استئومیلیت حاد یا عفونت حاد استخوان به مواردی میگویند که علائم بیمار در عرض چند روز ایجاد شده و شدت میگیرد. این بیماری بیشتر در کودکان و نوجوانان و بیشتر در پسران دیده میشود.
علت عفونت حاد استخوان چیست
میکروب های مختلفی میتوانند موجب استئومیلیت یا عفونت استخوان شوند ولی شایعترین آنها که باکتری به نام استافیلوکک طلایی است که در ۸۰ درصد موارد علت بوجود آورنده عفونت است.
باکتری های دیگر مانند استرپتوکک، پنوموکک، ای کولای، سالمونلا و بروسلا هم میتوانند علت استئومیلیت باشند. گاهی عفونت استخوان به علت عفونت قارچی استخوان بوجود میاید.
- تعریف : به التهاب استخوان ، استئومیلیت (OM) و به عفونت مفصلی ،آرتریت سپتیک (SA) میگویند
- آرتریت سپتیک و استئومیلیت در کودکان نادر و درمان آنها دشوار است و بامیزان بالای عوارض همراه است
- عفونت های استئوآرتروتیک بیماری های پیچیده ای هستند که اگر به موقع و بطور صحیح درمان نشوند میتواند ساختارهایی مانند مفاصل و صفحه رشد اپی فیز را از بین ببرد که منجر به ناتوانی طولانی مدت به دلیل اختلال عملکرد مفصل یا عدم تقارن اندام می شود.
- از آنجا که تشخیص به موقع برای رسیدن به نتیجه مطلئب حیاتی است ، در هر کودکی که اندام یا مفصل دردناک یا تب با منشا ناشناخته داشته باشد باید SA و OM در نظر گرفته شود
- عفونت ممکن است از راه جریان خون یا از بافت های اطراف به استخوان رسیده و سبب بروز عفونت استخوان در کودکان شده باشد و یا ممکن است استخوان بطور مستقیم با عوامل میکروبی در ارتباط بوده ( مانند شکستگی باز یا از راه مداخله پزشکی برای نمونه گذاشتن پروتز وعصب کشی در دندانپزشکی) و دچار عفونت شود.
- در کودکان عفونت استخوان میتواند به مفصلها منتقل شود و به آرتریت منجر شود.
- اپیدمیولوژی : در هر سن و جنسی ممکن است رخ دهد اما شیوع آن در بین کودکان در سن رشد و جنس مذکر شایع تر است.
در کودکان مبتلا به این بیماری اغلب استخوانهای بلند مانند استخوان ران، درشتنی و استخوان بازو را تحت تاثیر قرار میگیرند.
vریسک فاکتورها : سن کم ( نوزادان و کودکان نوپا ) ، کاتتریزاسیون تهاجمی بخصوص کاتتر شریان نافی ، بیماری های تضعیف کننده سیستم ایمنی ، کودکان با سندروم دیسترس تنفسی ، نارس وLBWبودن نوزاد ، هموگلوبینوپاتی از عواملی هستند که ریسک بروز این بیماری را افزایش می دهند
v
vتظاهرات بالینی
- تورم و درد
- قرمزی و گرمی در نزدیکی استخوان هایی که دچار عفونت شده اند.
- حساسیت به لمس و فشار
- پارالیز و تحریک پذیری در نوزادان
- تشدید درد هنگام حرکت دادن مفصلی که در نزدیکی محل عفونت قرار دارد.
- ناتوانی در راه رفتن در صورت عفونت در اندام های تحتانی
vارگانیسم های موثر : شایعترین عامل ورم استخوان، میکروب استافیلوکوک میباشد. در سایر موارد اغلب باکتریهایی مانند استرپتوکوک، انتروباکترها و مایکوباکتریوم و گاه قارچها عامل بیماری میباشند.
- نشانگر های آزمایشگاهی :
- افزایش WBC
- CRP بالا : در افراد دارای درد شدید و عدم توانایی تحمل وزن CRP بیشتر از 20 میلی گرم در لیتراهمیت زیادی برای پیش بینی SA دارد
- ESR بالا
- BC مثبت
- PCT بالا (پروکلسیتونین) : ماررکرزیستی بری عفونتهای باکتریایی و برای تشخیص SA از آرتریت غیر سپتیک
- در صورت مشکوک بودن به SA آسپیراسیون میکروبیولوژیکی مفصل و کشت مایع مفصل اجباری است ( WBC بالا)
- روش تشخیصی دیگر تصویربرداری از طریق اولتراسونوگرافی- -XRAY MRI
- اقدامات درمانی
- بستری کردن در بیمارستان و مشاوره ارتوپدی
- تجویز داروهای آنتی بیوتیک وریدی به مدت 2 تا4 هفته و آنتی بیوتیک خوراکی 6 هفته برای از بین بردن عفونت در اغلب موارد ضروری است.
- در صورتی که عفونت استخوان گسترش زیاد پیدا کرده باشد جراح ارتوپد کودکان ممکن است اقدام به جراحی برای خارج کردن قسمت های عفونی یا از بین رفته استخوان کند.
- در صورتی که عفونت در حال گسترش بوده ممکن است جراح برای جلوگیری از گسترش بیشتر عفونت اقدام به قطع عضو کند
عفونت استخوان چگونه ایجاد میشود
استئومیلیت یا عفونت استخوان میتواند با چند مکانیسم متفاوت ایجاد شود
- جریان خون : انتقال میکروب ها از طریق جریان خون شایعترین نوع بروز عفونت استخوان است. بسیاری از بیماران ابتدا دچار عفونتی باکتریایی بصورت گلودرد چرکی یا عفونت چرکی پوست مثل زرد زخم هستند. باکتری های مولد این بیماری ها میتواند از محل عفونت به جریان خون فرد وارد شده و سپس از راه آن خود را به استخوان رسانده و در آنجا رشد و تکثیر کرده و علائم استئومیلیت را ایجاد کنند.
- زخم : در زخم هایی که بدنبال اصابت اجسام برنده ایجاد شده اند و یا وقتی شکسگی باز استخوان بوجود آمده، میکروب ها میتوانند از محیط خارج از بدن بطور مستقیم و از طریق زخم به استخوان وارد شده و در آن رشد کرده و موجب عفونت استخوان شوند
- مجاورت : گاهی اوقات یک کانون چرکی در یک بافت نزدیک استخوان قرار گرفته و میکروب ها از آن بافت عفونی به استخوان سرایت کرده و موجب عفونت استخوان میشوند
- اختلال در حس لمس پوست و بدنبال آن زخم های پوستی و سپس عفونت استخوان، بطور مثال در دیابت.
چه کسی بیشتر در خطر ابتلا به استئومیلیت یا عفونت استخوان است
عفونت استخوان یا استئومیلیت در هر فردی میتواند بوجود آید با این حال شرایط زیر زمینه بروز آنرا آماده تر میکنند
- شکستگی یا خونریزی در داخل استخوان
- وجود پروتز یا پیچ و پلاک فلزی در داخل استخوان بدنبال عمل جراحی قبلی
- عمل جراحی اخیر در استخوان
- ضعیف بودن سیستم ایمنی مانند ابتلا به ایدز، مصرف داروهای شیمی درمانی یا حاوی کورتن و یا نارساسس مزمن کلیه، کبد یا قلب
- مصرف مواد مخدر تزریقی یا اعتیاد به الکل
- سابقه قبلی عفونت استخوان
- اختلال در حس لمس پوست و بدنبال آن زخم های پوستی و سپس عفونت استخوان، بطور مثال در دیابت.
-
عفونت استخوان یا استئومیلیت در
عفونت استخوان بیشتر در متافیز استخوان های بلند اندام ها یعنی در قسمت هایی از استخوان که نزدیک به مفصل قرار دارند ایجاد میشود. شایعترین محل های ابتلا به عفونت استخوان بترتیب شیوع عبارتند از استئومالیت حاد و آرتریت سپتیک در کودکان
- متافیز پایین استخوان ران
- متافیز بالایی استخوان درشت نی
- بالای استخوان بازو
- متافیز پایین استخوان رادیوس
- انتهای بالایی استخوان ران

سرنوشت یک استخوان عفونت کرده چیست
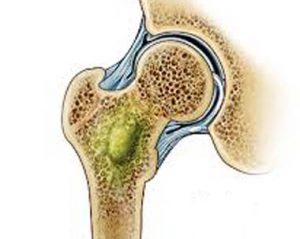
با رشد و تکثیر میکروب ها در درون استخوان، گلبول های سفید به استخوان وارد شده و شروع به دفاع در برابر میکروب ها میکنند. موادی که گلبول های سفید برای مبارزه با میکروب ها از خود ترشج میکنند موجب اتساع عروق خونی استخوان و نشت مایعات به فضای بین سلولی استخوان میشود.
استئومالیت حاد و آرتریت سپتیک در کودکاناین امر فشار داخل استخوان را بالا میبرد که نتیجه آن تحت فشار قرار گرفتن عروق خونی و بسته شدن آنها و درنتیجه نرسیدن خون به سلول های استخوان و مرگ انها میشود.
مواد سمی ترشح شده از میکروب ها هم سلول های استخوانی را از بین میبرند. سلول های مرده همراه با بقایای گلبول های سفید کشته شده در محیط عفونت ماده ای را بوجود میاورد که به آن چرک میگویند.
بر اثر پر خونی که در استخوان ایجاد میشود مواد معدنی و کلسیم داربست استخوان کاهش میابد. مواد سمی مترشحه از باکتری ها و گلبول های سفید هم به برداشته شدن املاح کلسیم از استخوان و در نتیجه خورده شده و نرم شدن آن در محل عفونت کمک میکنند.
بتدریج چرک در درون محوطه های خالی که بدین صورت در استخوان ایجاد شده است جمع شده و ایجاد آبسه یا مراکز تجمع چرک میکند. با بیشتر شدن چرک و بزرگتر شدن آبسه، چرک استخوان را سوراخ کرده و به زیر پریوست (پریوست یا ضریع پرده محکم بافتی است که دور تا دور استخوان را پوشانده است) راه پیدا میکند.
آبسه موجب میشود پریوست از استخوان جدا شود و چون قسمت زیادی از جریان خون و تغذیه استخوان از راه پریوست است جدا شدن ایندو از هم موجب نکروز و مرگ استخوان میشود.
هر موقع که پریوست از استخوان جدا میشود بین ایندو استخوان جدید ساخت میشود. استخوانی را که در استئومیلیت بین پریوست و استخوان ایجاد میشود اینولکروم Involucrum مینامند. استخوان مرده را هم سکستروم Sequestrum مینامند.
سپس یکی از حالات زیر ایجاد میشود
- آبسه زیر پریوست بعد از مدتی پریوست را هم پاره کرده و از بین عضلات به زیر پوست رفته و سپس از پوست سر باز کرده و از اندام خارج میشود
- عفونت و چرک به درون مفصل نزدیک استخوان رفته ایجاد عفونت مفصلی یا آرتریت چرکی میکند
- ممکن است مقاومت بدن کاملا به عفونت غلبه کرده و آنرا ریشه کن کند
- ممکن است مقاومت بدن عفونت را ایزوله کرده ولی یک کانون مزمن عفونت برای همیشه در استخوان باقی بماند
علائم عفونت استخوان
مهمترین و شایعترین علائم عفونت استخوان بصورت حاد عبارتند از
- درد شدید و تندرنس Tenderness (تندرنس به معنای ایجاد درد در نقطه ای از بدن بدنبال فشار دادن آن نقطه است) بر روی استخوان عفونت کرده. بیمار به علت درد اندام را بیحرکت نگه میدارد.
- تورم و گرم شدن اندام مبتلا
- گاهی قرمزی پوست روی استخوان
- تب و لرز، تهوع و استفراغ، رنگ پریدگی، افزایش تعداد نبض، بی اشتهایی و خشکی زبان (به علت کم آبی)
در نوزادان علائم عمومی عفونت مثل تب و لرز ممکن است وجود نداشته باشد ولی به عوض علائمی مانند شیر نخوردن، بیقراری و وزن کم کردن وجود داشته باشد. در این موارد نوزاد اندام مبتلا را بیحرکت نگه میدارد.

علائم رادیولوژی عفونت حاد استخوان چیست
معمولا تغییرات استخوانی در تصویر رادیولوژی بیماران مبتلا به عفونت حاد استخوان بعد از دو هفته از شروع بیماری دیده میشود و متاسفانه این زمان برای تشخیص بیماری و شروع درمان بسیار دیر است.
در نتیجه پزشک معالج برای تشخیص عفونت حاد استخوان زیاد بر روی رادیوگرافی ساده تاکید نمیکند. با این حال مهمترین علائمی که در تصویر رادیوگرافی ساده یک بیما
- ایجاد پوکی استخوان در محل عفونت
- ایجاد استخوان جدید در اطراف استخوان (اینولکروم)
اسکن رادیوایزوتوپ با استفاده از تکنیسیم ۹۹ و یا گالیم ۶۷ و یا ایندیم میتواند خیلی زودتر عفونت حاد استخوان را مشخص کند. گاهی اوقات از ام ار ای هم برای تشخیص زود هنگام استئومیلیت حاد استفاده میشود.
عفونت استخوان و مغز استخوان یا استئومیلیت عارضه ای است که در هر سن و جنسی ممکن است رخ دهد اما شیوع آن در بین کودکان ۵ تا ۱۳ سال بیش از سایر افراد است.
عفونت ممکن است از راه جریان خون یا از بافت های اطراف به استخوان رسیده و سبب بروز عفونت استخوان در کودکان شده باشد و یا ممکن است استخوان بطور مستقیم با عوامل میکروبی در ارتباط بوده ( مانند آنچه در شکستگی های شدید استخوانی دیده می شود ) و دچار عفونت شود.
استئومیلیت دو نوع حاد و مزمن رخ می دهد ، در نوع حاد علائم بیمار طی چند روز ایجاد شده و شعله ور می شود که این وضعیت بیشتر در کودکان و نوجوانان پسر شیوع دارد.
بیماری های تضعیف کننده سیستم ایمنی ، ابتلا به دیابت و رشد سریع استخوان ها در کودکانی که در سنین رشد قرار دارند از عواملی هستند که ریسک بروز این بیماری را افزایش می دهند.
مرگ استخوان که می تواند حتی منجر به قطع استخوان شود ، اختلال رشد ، درگیری مفاصل نزدیک محل عفونی ، سرطان پوست از عوارض این بیماری در موارد حاد و در صورت عدم درمان مناسب هستند.
علائم عفونت استخوان
تورم استخوان ها
درد استخوان ها
قرمزی و گرمی در نزدیکی استخوان هایی که دچار عفونت شده اند.
حساسیت به لمس و فشار
تشدید درد هنگام حرکت دادن مفصلی که در نزدیکی محل عفونت قرار دارد.
ناتوانی در راه رفتن در صورت عفونت در اندام های تحتانی
دلایل استئومیلیت
عفونت باکتریایی استافیلوکوکی در بسیار از موارد در بروز عفونت نقش دارد که از طریق مختلفی ممکن است به استخوان برسد که مهم ترین آن ها عبارتند از :
میکروب ها از سایر قسمت های بدن در فردی که دچار عفونت در دیگر قسمت های بدن مانند ریه ، کلیه ، دندان و … شده از طریق جریان خون به استخوان رسیده و سبب بروز عفونت می شوند.
انتقال عفونت به استخوان بطور مستقیم از طریق زخم های باز و عفونی و یا شکستگی های شدید استخوانی که قطعات شکسته استخوان در معرض عفونت ها و عوامل خارجی قرار می گیرند.
روش های درمان
آزمایش خون، کشت خون برای شناسایی باکتری، اسکن رادیونوکلئید استخوان، سی تی اسکن یا ام آر آی استخوان توسز جراح ارتوپد اطفال برای تشخیص این عارضه ، محل دقیق و شدت آن مورد استفاده قرار می گیرد.
تجویز داروهای آنتی بیوتیک وریدی به مدت ۴ تا ۶ هفته برای از بین بردن عفونت در اغلب موارد ضروری است.
در صورتی که عفونت استخوان گسترش زیادی پیدا کرده باشد جراح ارتوپد کودکان ممکن است اقدام به جراحی برای خارج کردن قسمت های عفونی یا از بین رفته استخوان کند.
در صورتی که عفونت در حال گسترش بوده ممکن است جراح برای جلوگیری از گسترش بیشتر عفونت اقدام به قطع عضو کند
باکتری به سه طریق ممکن است به استخوان برسد: از راه جریان خون به خصوص در حضور عفونت سایر بافتها مثلاً سلولیت پوست، از راه ترومای نافذ مثلاً شکستگی باز و راه آخر از راه مداخلهٔ پزشکی برای نمونه به دنبال تثبیت شکستگی با جراحی و گذاشتن پروتز، عصبکشی در دندانپزشکی و دیگر اقدامات درمانی.
شایعترین عامل ورم استخوان، میکروب استافیلوکوک میباشد. در سایر موارد اغلب باکتریهایی مانند استرپتوکوک، انتروباکترها و مایکوباکتریوم و گاه قارچها عامل بیماری میباشند.
در کودکان عفونت استخوان میتواند به مفصلها منتقل شود و به التهاب مفصل (آرتریت) منجر شود. استخوانهایی که در کودکان معمولاً درگیر میشوند عبارتند از استخوانهای بلند مانند استخوان ران، درشتنی و استخوان بازو. در بزرگسالان معمولاً استخوانهای لگن، ستون فقرات و گاه فک درگیر میشوند. این بیماری در کودکان در دوره رشد سریع (۱۴–۵ سال)، به خصوص در جنس مذکر شایعتر است.
در کودکان مبتلا به این بیماری، اغلب استخوانهای بلند تحت تأثیر قرار میگیرند و در افراد بزرگسال، مهرهها و لگن مورد تأثیر واقع میشوند. استئومیلیت بحرانی و حاد، همواره میتواند در کودکان رخ دهد. وقتی افراد بزرگسال تحت تأثیر قرار میگیرند، میتواند به علت مقاومت ضعیف شدهٔ میزبان باشد. سوء مصرف دارو به صورت درون وریدی، دندان روت کانال(عصبکشی) شده که منجر به عفونت آن میشود.
در ورم حاد استخوان تب، درد، تورم، قرمزی، گرمی و احساس درد با لمس بر روی استخوان مبتلا، به خصوص هنگام حرکت دادن مفصل مجاور آن. مفاصل مجاور ناحیه مبتلا نیز ممکن است دچار التهاب (قرمزی، گرمی و تورم) باشند، احساس ناخوشی عمومی. در کودکانی که هنوز قادر به تکلم نیستند، وجود درد به صورت امتناع از حرکت دادن اندام، خودداری از راه رفتن، لنگیدن هنگام راه رفتن یا جیغزدن هنگام لمس یا حرکت دادن عضو مبتلا، نشان داده میشود.
در ورم استخوان مزمن ما خروج چرک از طریق آبسه پوستی، بدون تب یا درد شدید را ممکن است داشته باشیم (گاه همراه با علائم ورم استخوان حاد). همچنین در ورم استخوان مزمن بخشهایی از استخوان بافتمرده میشوند. بدن در اطراف این بخشهای بافتمرده شروع به استخوانسازی میکند و گریبانهای[۲] از استخوان پدیدمیآورد. این نما از نکات متمایزکننده اصلی بین ورم استخوان مزمن و حاد است.
در آزمایشگاه لکوسیتوز[۳] (افزایش گلبولهای سفید خون)، افزایش سطح آنزیمهای لیز استخوانی و… داریم. گاه کشت مغز استخوان مثبت است.
در رادیولوژی ورم استخوان مزمن ما کانونهای تخریب شدهاستخوان همراه با حلقههای سفتشده (اسکلروز) را داریم.
این بیماری یک اورژانس ارتوپدی-پزشکی است. اصول درمان بر تجویز طولانی آنتی بیوتیک قوی (گاه ماهها) و دبریدمان استوار است. درمان استئومیلیت مزمن دشوار است. آنتیبیوتیکهایی مانند وانکومایسین، سفالوسپورینهای نسل سوم و چهارم و… مفیدند.
علت آرتریت بچه ها چیست
در این بیماران سیستم دفاع ایمنی بدن بر ضد خودش وارد عمل میشود. علت آرتریت بچه ها به درستی شناخته شده نیست. بیماری از والدین به فرزندان به ارث نمیرسد.
علائم آرتریت بچه ها
مهمترین علامت این بیماری درد مفصل است. درد معمولاً در صبح ها شدید است و در عصر ها کم میشود. اگر در اندام تحتانی باشد ممکن است موجب لنگش شود و این لنگش معمولاً در صبح ها بیشتر است.
گاهی هم مفصل مبتلا متورم و گرم میشود. ممکن است عضلات اطراف مفصل ضعیف شوند. بچه ای که درد مفصل دارد ممکن است اصلاً اظهار درد نکند و فقط احساس خستگی کند و تمایلی با بازی کردن نداشته باشد. گاهی غدد لنفاوی ناحیه گردن یا دیگر نقاط بدن در این بیماران بزرگ میشود.
بیمار ممکن است تب کند و گاهی در پوست بدنشان لکه های قرمز صورتی پدیدار میشود. در بعضی از بیماران رشد مفصل مبتلا کم میشود.
در بعضی دیگر زیاد میشود و یا ممکن است رشد در قسمتی از یک مفصل زیاد شده و در قسمت دیگر کم شود و رشد مفصل ناهماهنگ شود. ممکن است اندام مبتلا بلندتر یا کوتاهتر از اندام دیگر شود. مشکلات چشمی در بعضی از بیماران بصورت درد در هنگام مشاهده نور شدید وجود دارد.
این مشکلات چشمی حتماً باید درمان شوند وگرنه میتوانند عوارض جدی از خود بجا بگذارند. البته همه این بیماران حتی اگر مشکل چشمی نداشته باشند باید بوسیله چشم پزشک معاینه شوند چون ممکن است عارضه چشمی این بیماری بدون علامت باشد.
قبلاً فکر میکردند این بیماری با افزایش سن بچه به مرور زمان خوب میشود ولی مشخص شد که نیمی از بیماران حداقل تا ۱۰ سال بعد از تشخیص، بیماریشان فعال باقی میماند مگر اینکه درمان شوند.
بیماری در بسیاری اوقات شدت میگیرد و بعد از مدتی خاموش میشود. این مراحل ممکن است چندین بار تکرار شود. گاهی بیماری برای همیشه خاموش میشود و گاهی بیماری ادامه میابد.
پزشک معالج بوسیله اطلاع از نحوه دقیق مشکلات بیمار و معاینه وی و با انجام آزمایشات و رادیوگرافی از مفاصل این بیماری را تشخیص میدهد.
استئومالیت حاد و آرتریت سپتیک در کودکان:
اطلاعات بالینی زیر در مورد SA و OM از مقالات استخراج شد: طبقه بندی، اپیدمیولوژی و عوامل خطر، موجودات عامل،
ارائه بالینی، نشانگرهای آزمایشگاهی، تصویربرداری، آسپیراسیون سوزن تشخیصی، درمان آنتی بیوتیکی، درمان جراحی، و پیش آگهی.
کیفیت روش شناختی سیستماتیک بررسی هایی که در مطالعه گنجانده شده بودند به طور مستقل توسط دو داوران با استفاده از ابزار AMSTAR 27 ارزیابی شد.
سنتز شواهد
یک متا آنالیز از بررسی های سیستماتیک پیچیده است، به ویژه به دلیل همپوشانی، از آنجا که برخی از مطالعات اولیه ممکن است در بیش از یک بررسی گنجانده شود. برای پرداختن به مشکل، یک سنتز شواهد کیفی برای هر یک از موضوعات کلیدی ذکر شده در بالا ارائه شد.
نتیجه
جستجو در مجموع تعداد ۹۷ مقاله در مورد SA و ۲۲۴ مقاله در OM را شناسایی کرد. پس از ارزیابی چکیده ها، متن کامل 37 نشریه در مورد SA و 53 نشریه در OM مورد بررسی قرار گرفت؛ از این تعداد، 9 بررسی سیستماتیک (SRs)، 5 در SA و 4 در OM، گنجانده شد. تنها یک SR از هر مجموعه تمام موضوعات مورد خطاب در این اثر را مورد بحث قرار داد، در حالی که دیگران بر روی مسائل خاص متمرکز بودند.
کیفیت روش شناسی اکثر SRs بود
کم تا متوسط (جداول I و II).
آرتریت سپتیک (جدول سوم)
طبقه بندی هیچ یک از SRs گنجانده شده در مطالعه طبقه بندی SA را مورد بررسی قرار داد.
اپیدمیولوژی و عوامل خطر
دو نفر از SRs به اپیدمیولوژی SA و عوامل خطر پرداختند.
کانگ و همکاران 5 گزارش بروز 1 در
100,000 در کشورهای صنعتی و بروز بالاتر در کشورهای در حال توسعه (1 در 20,000 در آفریقا و 1 در 5000 در مالاوی). این داده ها توسط روتز و همکارانش تأیید شد. دو SRs در مورد این واقعیت است که SA تحت تاثیر قرار بیشتر توافق کردند
کودکان جوان مرد (نوزادان و کودکان نوپا
که اغلب درگیر) و کودکان مبتلا به سندرم پریشانی تنفسی، کاتتر شریان ناف، و شرایط مرتبط با
افزایش حساسیت به عفونت (به عنوان نمونه، نارسی، وزن کم هنگام تولد، haemoglobinopathy سلول دایسل، و اندازه کوچک برای سن).
موجودات ایجاد کننده
با توجه به هر دو SRs3،5 استافیلوکوک اورئوس شایع ترین بیماری زا ایجاد کننده SA است، و به دنبال آن گروه A Streptococci (GAS) و انتروباکتر spp. یک مشکل در حال ظهور با توجه به
به هر دو SRs بروز فزاینده است
عفونت های ناشی از S.aureus مقاوم به متیکلین (MRSA) ، همچنین در بیمارانی که در معرض خطر قابل توجهی از MRSA نیست. این سویه های MRSA مرتبط با جامعه مقاومت آنتی بیوتیکی پایین تری نسبت به سویه های اکتسابی بیمارستانی (HA) از خود نشان می دهند.
بروز آرتریت ناشی از هموفیلو
آنفلوانزا، یک بیماری زا کودکان بسیار رایج در گذشته، به دلیل برنامه های واکسیناسیون در حال کاهش است، در حالی که کینگلا کینگای به طور فزاینده ای در حال کاهش است
در حال جدا شدن، احتمالا به دلیل دقت بیشتر از ابزار تشخیصی فعلی است. به گزارش تاج آلدين و آل8، شايع ترين عفونت های استئوآرتيکی قارچی ناشی از آسپرژیل و کانديدا spp است، در حالی که هيالوهيفوميست ها، قالب های دماتياس، و موکورال ها قارچ های فيلامنتوس غير آسپرژیلو هستند.
جدا شده اغلب. آئتیولوژی اصلی آرتریت قارچی تلقیح مستقیم است و به دنبال آن انتشار هماتوژن و به هم
گسترش. در بیماران کم کفایت ایمنی شایع ترین مکانیسم عفونت، تصادفات جاده ای است که شامل سوراخ شدن زانو یا زخم های نافذ می شود
. ارائه بالینی
با توجه به سه SRs ذکر شده بالاتر از 3،5،8، ارائه بالینی بسته به سن بیمار و ارگانیسم ایجاد کننده متفاوت است. در نوزادان و نوزادان، ارائه بالینی ممکن است به سختی قابل قدردانی یا کاملاً غایب باشد.
در مرحله اولیه، علائم غیرمشخص هستند و ممکن است شامل تحریک پذیری، امتناع از راه رفتن، حرکت خودبه خودی غایب یا محدود اندام (پسودوپرالیز)، و/یا تحریک پذیری پارادوکسیکال باشد. در کودکان بزرگتر شایع ترین یافته ها نشانه ها و نشانه های محلی به ویژه در آغاز است. بالینی
یافته ها به طور معمول شامل یک مفصل متورم و دردناک مرتبط با نشانه های معمولی التهاب (درد، افسون، اختلال عملکردی، لطافت، و گرمای محلی) است. در SA شامل
هیپ، اندام اغلب در یک موقعیت آنتالژیک (کمی خم، خارجی چرخش، و ربوده شده)برای کاهش فشار داخل عروقی برگزار می شود. از دست دادن ROM منفعل است که اغلب یک علامت اولیه, حداقل در لگن SA3.
با توجه به تب، کانگ و همکارانش تاکید کردند که سایر علائم بالینی، مطالعات تصویربرداری، و نشانگرهای التهابی علاوه بر هیپرپریکسی برای حکومت مورد نیاز است
از SA. ارائه دیر با تظاهرات سیستمیک و اودم شامل کل اندام پایین تر، سلولیت، و یا تشکیل آبسه همراه است. با توجه به عفونت های مفصلی مربوط به قارچ ها، تاج آلدن8 گزارش داد که تب به تنهایی کافی نیست
برای مستثنی کردن SA و این که بیشتر یافته های مشخصه درد و التهاب محلی است.
نشانگرهای آزمایشگاهی
شمارش گلبول های سفید خون. به گفته کانگ و همکارانش، پاسخ سلول سفید خون (WBC) مربوط به سن است:
لکوسیت ها به ندرت در نوزادان بالا می شوند
با SA, آنها ممکن است در کودکان کوچکتر بزرگ, و معمولا در کودکان بزرگتر بالا, اگر چه نویسندگان ارزش آستانه گزارش نیست.
روتز و همکاران 6 مطالعه را توصیف کردند که در آن آستانه WBC، مرتبط با پارامترهای مشکوک دیگر برای SA، > 12 x 103/L بود
(ESR) به تنهایی حساسیت ۷۹٪ دارد، اما با هم ترکیب شده اند
با اقدامات دیگر (به عنوان مانند، درجه حرارت بالا،
افزایش تعداد WBC، وزن تحمل بسیار دردناک)
این یک پارامتر خروج مهم است که
حساسیت بیش از 98 درصد است. روتز و همکاران[۳] گزارش دادند
نتایج 5 مطالعه که در آن ESR (آستانه، 40
mm/h) به عنوان یک پارامتر تشخیصی کلیدی در نظر گرفته شد
برای SA.
پروتئين واکنشي سي . به گفته کانگ و همکاران[5]، مقادیر پروتئین واکنشگر C (CRP) بیشترین اهمیت پیش بینی کننده را برای SA دارند؛ در مقابل، روتز و همکارانش گزارش دادند که > CRP 20 میلی گرم در ليتر در بیماران مبتلا به درد شدید بر روی تحمل وزن هستند
بسیار پیشنهادی برای SA و باید بیشتر مورد بررسی قرار گیرد, در حالی که CRP منفی و توانایی تحمل وزن سازگار با سینوویت گذرا از ران
پروکالسیتونین. ژائو و همکارانش یک متا آنالیز در مورد توانایی پروکالسیتونین (PCT) برای تشخیص SA از آرتریت غیر سپتیک انجام دادند و به این نتیجه رسیدند
که ارزش تشخیصی بیشتری نسبت بهCRP دارد. با این حال ، همانطور که در مورد شاخص های خون دیگر ، PCT به تنهایی نمی تواند تشخیص و یا مستثنی SA ، در حالی که همراه با عوامل دیگر ممکن است
کمک به تشخیص مفصل آلوده (ارزش آستانه، 0.5 ng/mL).
تصویربرداری
اولتراسوند. Rutz et al3 and Kang et al5 reported
که سونوگرافی (ایالات متحده) بسیار مفید است برای تشخیص مفصل
effusion، به خصوص در سطح مفصل ران.
با این حال، با توجه به اینکه میزان منفی های کاذب است
5 ٪، Rutz و al3 نشان می دهد که اسکن منفی ایالات متحده
باید با احتیاط تفسیر شود، به خصوص در
بیمارانی که علائم در آن کمتر از 24 به وجود آمده است
h زودتر. آنها همچنین اعلام کردند که آمریکا کافی نیست
برای تبعیض SA از سینوویت گذرا.
اشعه اي ایکس . کانگ و همکاران ۵ اشاره کرد که رادیوگرافی های ساده
مورد نیاز برای متفاوت کردن SA از دیگر
شرایط (مانند، OM، شکستگی، نئوپلاسم)، و
که افزایش فضای مشترک یک علامت غیرمستقیم است
از effusion. در مقابل، روتز و همکارانش تاکید کردند که رادیوگرافی های ساده، هر چند ضروری، به اندازه کافی نیستند
حساس به تشخیص و یا حذف SA.
تصویربرداری رزوننس مغناطیسی. با توجه به
تصویربرداری رزوننس مغناطیسی (MRI)، کانگ و آل۵
و روتز و همکاران هر دو گزارش دادند که SA در ارتباط است
با تغییر سیگنال در مغز استخوان و
با تغییر سیگنال بافت های نرم اطراف
در اسکن کنتراست افزایش یافته است. در بیماران با
سینوویت گذرا ران، ام آر آی مربوطه
یافته ها effusion در دو جانبه، بدون نشان
مفصل ران و عدم وجود مغز استخوان
تغییرات. علاوه بر این، ام آر آی بسیار حساس است
و خاص در تشخیص SA، به خصوص از
هیپ، و در متفاوت کردن آن از شرایط دیگر
(مانند OM یا آرتریت غیر عفونی) 5.
آسپیراسیون تشخیصی
به گفته روتز و همکارانش، توافقی در ادبیات وجود دارد که آسپیراسیون سوزن تشخیصی برای تأیید تشخیص SA، جداسازی بیماری زا و آغاز یک آنتی بیوتیک مناسب مورد نیاز است
درمان. آنها همچنین تاکید کردند که این روش در حضور چهار عامل بالینی که بسیار پیشنهاد کننده برای SA اجباری است – مقدار CRP >20 میلی گرم در L; درد در تحمل وزن; تب ≥ 38.5 درجه سانتی گراد;
و تعداد WBC سرم > 12 × / L — و در شرایط نامشخص است. اگر هیچ مایعی کشیده نشود، آسپیراسیون باید پس از تزریق محلول سالین استریل ۳ تا ۵ میلی ال تکرار شود.
لکه گرم مثبت (در <٪ از بیماران با توجه به کانگ و al5 یافت می شود) ، کشت مثبت ، آسپیرات purulent ، و > 50،000 WBCs / mm3 با شیوع سلول های پلی مورفو هسته ای در مایع سینوویال همه پیشنهاد SA. آستانه 50,000 WBCs ,با این حال, باید با تصویر بالینی همبستگی, برای تشخیص و یا مستثنی کردن آرتریت ایدیوپاتیک نوجوانان.
به گفته کانگ و آل۵ و روتز و همکاران ۳٬۵، یک کشت خونی نقش تشخیصی مهمی دارد و در برخی موارد ممکن است میکرو ارگانیسم ایجاد کننده را حتی در حضور یک کشت مایع سینوویال منفی نشان دهد. نویسندگان به این ترتیب پیشنهاد می کنند
انجام هر دو معاینات.
کانگ و همکاران خاطر نشان کردند که از آنجا که تشخیص SA بر اساس کشت خون و مایع سینوویال در 34 تا 82 درصد موارد به دست می آید، باید یک کشت منفی باشد
ارتباط با پارامترهای دیگر مانند یافته های آزمایشگاهی، بالینی، و تصویربرداری، به مستثنی کردن SA.
درمان
درمان آنتی بیوتیکی. کانگ و آل۵ و روتز و همکاران ۳٬۵ توافق کردند که درمان تجربی آنتی بیوتیک باید بلافاصله آغاز شود، و بعدها یک بار اصلاح شد
میکرو ارگانیسم ایجاد کننده جدا شده است درمان تجربی باید سن و وضعیت بیمار (شدت بیماری، عوامل خطر، و وضعیت ایمنی بدن)، الگوهای اپیدمیولوژیک محلی،
حساسیت آنتی بیوتیکی جدایه های محلی، و نتایج لکه گرم. دو SRs دولت است که درمان آنتی بیوتیک اولیه باید گرم مثبت (به خصوص S. آرئوس و گاز) را پوشش می دهد و کلیندامایسین موثر است برای درمان عفونت به دلیل
CLIndamycin حساس MRSA. پوشش هیب (H. آنفلوانزای نوع B) نیز در غیر واکسینه اجباری است
بیماران و در کودکان خردسال مبتلا به K.
عفونت kingae. نویسندگان دو SRs نیز توافق دارند که درمان اولیه آنتی بیوتیک باید وریدی (IV) باشد، هر چند زمان ایده آل سوئیچ به درمان دهانه ای و مدت زمان درمان کل
مورد بحث قرار می گیرد. شواهد نصب برای درمان آنتی بیوتیک کوتاه مدت (2-4 روز) IV در صورت پاسخ مثبت و بهبود بالینی وجود دارد، و توافق بر این واقعیت است که آنتی بیوتیک های IV طولانی مدت باید برای بیمارانی که رزرو شده است
پاسخ نمی دهند و یا منع بالینی یا میکروبیولوژیک روشن. Rutz و al3 گزارش داد که مدت زمان درمان (IV + شفاهی) استفاده می شود به محدوده از 10 روز تا 24 هفته، در حالی که در اخیر
مطالعات آن را از 20 تا 31 روز است. کانگ و همکارانش تاکید کردند که یک درمان کوتاه شده (< هفته) شامل اثرات نامطلوب نمی شود.
SR فارو در استفاده از کورتیکواستروئید در SA10 گزارش داد که علاوه بر آنها به درمان آنتی بیوتیک برگزار می شود برای کاهش مدت زمان علائم و سطح شاخص های التهابی, با اثر حفاظتی احتمالی اعمال شده بر غضروف آرتیکولار, بدون عوارض جانبی. نویسنده به این نتیجه رسید که “… با این حال شواهد کافی برای ارائه توصیه های درمان در حال حاضر وجود دارد … درازمدت
داده های ایمنی و تعیین مسیر مطلوب، دوز، و زمان بندی کورتیکواستروئیدها نیز مورد نیاز است”.
درمان جراحي . اگر چه SA کودکان
به عنوان یک اورژانس در نظر گرفته شده است، نه کانگ و همکاران و نه Rutz و al3 اجماع در ادبیات در مورد زمان بندی و نوع عمل جراحی انجام می شود، اگر چه هر دو SRs گزارش داد که آرتروتومی در بیماران مبتلا به آرتریت ران پذیرفته شده است. با این حال ، SR در آرتریت ران توسط Rutz و al3 نشان می دهد که بیماری های اخیر (علائم شروع
< 5 روز) بدون عوارض در ابتدا می تواند بدون عمل جراحی درمان; با این حال ، “در همه زمان ها یک وضعیت مفصل سپتیک باید به عنوان یک درمان
اورژانس و پس از پیدا کردن چرک توسط آسپیراسیون سوزن تشخیصی، آرتروتومی یا آبیاری آرتروسکوپی باید بلافاصله انجام شود”. نویسندگان همچنین اعلام کردند که جراحی لازم می شود
اگر تصویر بالینی بهبود نمی یابد و CRP در عرض 24 ساعت از شروع آنتی بیوتیک کاهش نمی یابد. نه SR در بر داشت مطالعات نشان می دهد برتری یک درمان جراحی بر دیگری. The
روش های شرح داده شده بودند i) آرتروتومی و اسراف مشترک و دوم) آسپیراسیون روزانه هدایت ایالات متحده و آبیاری با زهکشی آرتروسکوپی. SR در آرتروسکوپی ران توسط د Sa و al11 اظهار داشت که این روش یک “گزینه درمان امن و موثر برای بیماران انتخاب شده است (به عنوان نمونه، بدون تغییر شکل، نه
عفونت های باکتریایی، و ایمنی کم خطر نیست)”; آنها هیچ عارضه ای را گزارش کردند، به ویژه در بیماران کودکان یا نوجوانانی که از شرایطی مانند اپی فیزیس فمورال حاد لغزیده سرمایه، نکروز آواسکولار، بسته شدن زودرس فیزیک، یا دستگیری رشد فمور پروگزیمال رنج می برند.
پیش آگهی
کانگ و همکارانش کاهش مرگ و میر SA را از ۵۰٪ در سال ۱۸۷۴ به <٪ در سال ۱۹۷۳، به دلیل پیشرفت های تشخیصی و درمانی توصیف کردند. آن ها پنج عامل پیش آگهی منفی را ذکر کردند: سن پایین، از آنجا که
مشکلات تشخیصی شامل تاخیر در شروع درمان; رگ های ترانسپیفیزیال در نوزادان، که با سیستم ایمنی بدن نیز همراه هستند
نابالغ بودن؛ تاخیر درمانی (نتایج عالی در 75٪ از بیماران تحت درمان بی درنگ و تنها در 15٪ از کسانی که درمان ≥ 4 روز از شروع علائم به دست آمده است); باکتری های ایجاد کننده (S. aureus، به خصوص MRSA، با شدیدتر همراه است
course); و سایت (هیپ بدترین نتیجه را دارد). سه SRs3,5,11 همسو بودند که تشخیص سریع و درمان بحرانی ترین عوامل پیش آگهی هستند.
استئومالیلیت
طبقه بندی
Hotchen و al12 گزارش دادند که متغیرهای متعددی برای طبقه بندی OM در ادبیات توصیف شده اند.
با این حال، تنها درگیری استخوان، الگوی مقاومت ضد میکروبی میکرو ارگانیسم ایجاد کننده، وضعیت میزبان، و پوشش بافت نرم، پاسخ درمانی و پیش آگهی را مرتبط می کند.
پارامترهایی مانند آتیوپاتوژنز و شروع (حاد/مزمن) همبستگی نزدیکی از خود نشان نمی دهند.
اپیدمیولوژی و عوامل خطر
دارتنل و همکارانش گزارش دادند که بروز OM به طور گسترده ای متفاوت است، از ۱٫۹۴ تا ۱۳ مورد جدید در ۱۰۰٬۰ مورد در کشورهای توسعه یافته، به ۴۳ مورد در ۱۰۰٬۰ مورد در پلی نزی و به ۲۰۰ مورد در ۱۰۰٬۰ مورد در جمعیت های بومی.
تجزیه و تحلیل توزیع اسکلتی آن نشان داد که متافیزیک ها سایت هایی هستند که بیشتر تحت تأثیر قرار می دهند، به دلیل گردش مشخصه و وجود سینوزوئیدها، به ویژه در فتور و دریاست.
همین مقاله6 تاکید کرد که در بیش از 50 درصد موارد پیدا کردن عوامل یا علل خطر اساسی غیرممکن است و سابقه عفونت سیستمیک یا ترومای نافذ،
اکثر موارد باقی مانده است. بیماری سلول بیمار (SCD) یک عامل خطر تثبیت شده برای OM است. توزیع اسکلتی اختلالات مشابه آن است که در OM غیر مرتبط با SCD یافت می شود، اما اشکال چند کانونی بیشتر است. اتیوپاتوژنز
مربوط به اثرات SCD بر روی میکروسیرکولاسیون، از جمله روده و استخوان میکرو آنفارکت است که تسهیل نفوذ باکتریایی و توسعه OM است.
SR توسط گیل و al13 دریافته است که سالمونلا OM غیر تیفوئیدال در بی کفایتی ایمنی
کودکان بدون هموگلوبینوپاتی شامل یک خطر کم; به طور خاص، تنها 14 درصد از موارد شرح داده شده در SR خود را با سفر خارجی اخیر و یا قرار گرفتن در معرض مواد غذایی پخته نشده و یا خزندگان همراه بود.
موجودات ایجاد کننده
در کودکان کمتر از 4 سال، 60 درصد موارد عفونت مربوط به باکتری های استرپتوکوک و گرم منفی است؛ موارد باقی مانده هستند
به دلیل S. aureus. در کودکان بزرگتر از ۴ سال شایع ترین باکتری S. aureus است. در دهه گذشته مطالعات متعددی از افزایش فراوانی MRSA در مقایسه با
عفونت های مرتبط با جامعه، یا CA و HA. واکسن Hib به طور قابل توجهی بروز OM را به دلیل H. آنفلوانزای نوع B در بیماران کودکان کاهش داده است. با این حال، در مناطقی که انتشار آن محدود یا برنامه های واکسیناسیون است
فقیر هستند باکتری هنوز هم یک علت مکرر از OM کودکان است.
میزان OM تأیید شده با فرهنگ به دلیل K. kingae در حال افزایش بوده است و بر Hib به عنوان شایع ترین علت گرم منفی OM در کودکان خردسال غلبه کرده است. این گرم منفی هوازی است
معمولاً در دستگاه تنفسی کودکان یافت می شود، با رشد آهسته مشخص می شود، و منزوی کردن آن در فرهنگ به طرز بدنامی دشوار است.
به گفته دارتنل و همکارانش، شایع ترین عوامل ایجاد کننده OM مرتبط با SCD، S. aureus و سالمونلا هستند. گیل و همکاران ۱۳ گزارش دادند که
سالمونلا OM غیر تیفوئیدال یک بیماری غیر معمول است که با این حال با نرخ بالایی از عوارض مانند تشکیل آبسه همراه است،
عود، و چند کانونی OM. شایع ترین سروتیپ های ایجاد کننده شامل S. enteritidis، S. typhimurium، گروه B، گروه C1، S. oranienburg، و S.saint-paul هستند.
نشانگرهای آزمایشگاهی
سلول هاي سفيد خون . Dartnell et al6 found no
مطالعه پرداختن به WBCs سرم در رابطه با سن بیماران OM. آن ها گزارش دادند که شمارش های غیرطبیعی در ارائه در ۳۵٫۹٪ موارد یافت می شوند، که پارامتر حساسیت محدودی دارد و
ویژگی، به خصوص در کودکان کوچکتر، و ارزش ها به طور گسترده ای بسته به ایجاد کننده متفاوت است
ارگانیسم و در حضور / عدم حضور SA. از آنجا که بالاترین ارزش ها در بیماران مبتلا به باکتری های به خصوص virulent و با SA همراه یافت می شود، تعداد WBC یک نشانگر مفید است که می تواند پزشک را به یک دوره شدید هشدار دهد.
Erythrocyte sedimentation rate. Dartnell et
al6 گزارش داد که ESR استطاعت حساسیت بالا، به خصوص در بیماران مبتلا به آبسه و یا SA مرتبط است. به طور خاص، یک ارتباط بین مقدار ESR به اندازه 55 میلی > بر ساعت و تشکیل آبسه در یک بیمار مبتلا به OM لگن یافت شده است،
در حالی که < 22 میلی متر در ساعت یک عامل پیش بینی منفی در بیماران مبتلا به آبسه پری استال یا پیومیوزیت در OM عمومی بود.
پروتئين واکنشي سي . Dartnell et al6 stressed
که CRP مفیدترین نشانگر خون برای تشخیص OM از بیماری مرتبط با SA است. به طور خاص، > 100 میلی گرم در L بیشتر با یک دوره پیچیده در ارتباط هستند و
بهترین پیش بینی کننده نیاز به > 6 روز آنتی بیوتیک IV. به گفته تاج آلدن و همکاران، CRP برای نظارت بر اثربخشی درمان در OM به دلیل spp nonAspergillus مفید است، اما نه در بیماری به دلیل کاندیدا.
تصویربرداری
اشعه اي ایکس . اشعه ایکس برای تشخیص دیانتی حیاتی است. با این حال، ناهنجاری ها به ندرت قبل از ۲ هفته دیده می شوند، در حالی که تغییرات ویژگی ها ممکن است ۲ تا ۳ هفته طول بکشد تا در استخوان های بلند نشان داده شود و
تا 4-6 هفته در استخوان های صاف.
اولتراسوند. Dartnell و al6 گزارش داد که ایالات متحده استطاعت حساسیت ضعیف و ویژگی در تشخیص OM. با این حال، در کشورهای در حال توسعه، که تصویربرداری سطح دوم ممکن است در دسترس نباشد، ایالات متحده کاملاً مفید است، به ویژه در ارتباط با اشعه ایکس. تورم عمیق بافت نرم زود هنگام است
نشانه OM; ارتفاع پری استال > 2 میلی متر در ایالات متحده نشان می دهد آبسه پری استال. در بیمارانی که به صورت محافظه کارانه مدیریت می شوند، می توان از آمریکا برای نظارت بر اثربخشی درمان استفاده کرد. در نهایت، ایالات متحده می تواند تمام عوارض OM، مانند ضخیم شدن پری استال، آبسه بافت نرم/پری استال، و اثر بخشی مفاصل را به تصویر کشد.
تصویربرداری رزوننس مغناطیسی. دارتنل و همکارانش خاطر نشان کردند که اسکن ام آر آی اضطراری بهترین ابزار تصویربرداری تشخیصی برای تشخیص زودهنگام OM است و عوارضی مانند آبسه ها را نیز تشخیص می دهد
یا درگیری مشترک. مونی و همکاران ۱۴ این دیدگاه را به اشتراک گذاشتند و گزارش دادند که ام آر آی همواره در تشخیص OM کالکانیک دقیق است. نویسندگان اخیر گزارش دادند که شواهد برای سودمندی
ام آر آی متناقض است، به دلیل عروقی شدن بالای متافیزیک ها که مانع تبعیض پاتولوژیک از سیگنال طبیعی می شود. آنها همچنین اشاره کرد که تصویربرداری کنتراست افزایش مفید است زمانی که oedema بر روی اسکن های unenhanced قابل مشاهده است.
Tc99 scintigraphy استخوان. داده های مربوط به حساسیت و ویژگی این رویکرد در بیماران OM در تضاد با 6 است. مطالعات اخیر نتایج نادرست-منفی را در حدود نیمی از موارد توصیف شده گزارش کرده اند. اسکن استخوان مفید برای شناسایی سایت های OM، به استثنای / تشخیص اشکال چند کانونی، و برای پیش بینی پیش آگهی، از اسکن مثبت سرد
اغلب با یک دوره شدیدتر که نیاز به درمان تهاجمی تر همراه است.
درمان
درمان آنتی بیوتیکی. هاوارد-جونز و آل۱۵ در SR خود به این نتیجه رسیدند: «ما پیشنهاد می کنیم که استئومیلیت حاد بدون عارضه در کودکان > ۳ ماهه باید با ۳ تا ۴ روز آنتی بیوتیک IV درمان شود و اگر کودک از نظر بالینی پاسخ دهد، می توانند بر روی آنتی بیوتیک های دهانه به مجموع گذار کنند
مدت زمان 3 هفته (درجه 2B). سفالوسپورین های نسل اول و کلیندامایسین اثربخشی مشابهی در درمان استئومایلیت حاد نشان داده اند
در جغرافی های کم MRSA و K.
شیوع kingae (درجه 2B). داده های نوزادان ناکافی برای حمایت از 4 هفته آنتی بیوتیک IV برای استئومیلیت نوزادان وجود دارد”. یک دوره IV کوتاه اولیه با پوشش ضد استافیلوکوکلی،
برای اصلاح پس از تحویل داده های کشت و به دنبال آن درمان دهانه ای 3 هفته ای در بیماران مبتلا به OM بدون عارضه، نیز توسط Dartnell و al6 پشتیبانی می شود. دما > 38.4 درجه سانتی گراد و مقدار CRP > 100 میلی گرم در L بهترین شاخص از
نیاز به ادامه درمان IV. دارتنل و همکارانش نیز اظهار داشتند: «به شرطی که آنتی بیوتیک شفاهی مؤثر باشد و دوز صحیح داده شود، کودک
باید تبدیل به محض بهبود بالینی وجود دارد و نشانگر های هماتولوژیک در حال طبیعی شدن. در مجموع سه هفته درمان آنتی بیوتیکی معمولاً در موارد بدون عارضه کافی است، اما پزشک باید توسط بیمار تقسیمی هدایت شود”. آنها تاکید کردند که بنزیل پن سیلین یا یک سفالوسپورین باید به رژیم کودکان واکسینه نشده اضافه شود و پوشش MRSA در شروع درمان آنتی بیوتیکی هنوز یک مسئله مورد بحث است. آنها همچنین خاطر نشان کردند که کلیندامایسین به دلیل نفوذ عالی استخوان و فراهمی زیستی شفاهی، در برابر OM ناشی از MRSA حساس به کلیندامایسین موثر است.
در بیماران مبتلا به OM مرتبط با SCD، در صورت عدم وجود داده ها در مورد شیوع محلی S. aureus و سالمونلا، درمان تجربی باید
شامل آنتی بیوتیک موثر در برابر هر دو.
درمان جراحي . دارتنل و همکارانش گزارش دادند که مدیریت جراحی با بیوپسی زودهنگام و دواردمان در حال حاضر کمتر از گذشته مورد استفاده قرار می گیرد، و تمایل به استخدام محافظه کار وجود دارد
درمان. نویسندگان متعددی توصیه می کنند
درمان جراحی اگر تصویر بالینی با درمان آنتی بیوتیک بهبود نمی یابد. علاوه بر درمان OM، روش جراحی همچنین اجازه جمع آوری نمونه هایی از مواد پورولنت برای جداسازی را می دهد
از باکتری های ایجاد کننده. رویکرد جراحی مهم است در صورت
OM پیچیده، به عنوان مثال، برای تخلیه آبسه. به گفته دارتنل و همکارانش، زهکشی جراحی باید در بیماران مبتلا به OM لگن انجام شود که آبسه ها را > 2 سانتی متر و ارتفاع پری استال نشان می دهند
> 2 سانتی متر در استخوان های بلند در ایالات متحده، حتی اگر
نتایج خوب نیز با آبسه پری استال و 3 میلی متر > شده است. درمان جراحی به این ترتیب باید هم با اندازه هزلی و هم با پاسخ آنتی بیوتیکی محلی هدایت شود. Mooney et al14 reported
که در بیماران مبتلا به جراحی کالکانیال OM
درمان باید برای بیماران مبتلا به “ادامه درد، erythema بومی و تورم با وجود درمان اولیه، و وجود آبسه و یا تخریب osseous با تصویربرداری محفوظ است”، اگر چه
ادبیات در این مورد بی پرده نیست.
پیش آگهی
دارتنل و همکارانش اظهار داشتند که مرگ و میر OM نسبت به دوران پیش از آنتی بیوتیک به طور قابل توجهی کاهش یافته است، زمانی که در بیماران مبتلا به OM تیبیال > درصد و > درصد از کسانی که OM فمورال دارند، > درصد کاهش یافته است. آن ها همچنین گزارش دادند که عوامل اصلی پیش آگهی منفی شامل عفونت ناشی از MRSA، Streptococcus pneumoniae، یا میکرو ارگانیسم های حامل ژن لکوسیتین پانتون-ولنتاین (PVL)،
که اغلب مربوط به MRSA یا عفونت های استافیلوکوکل حساس به متی سیلین (MSSA) است.
ژن یک سیتوتوکسین نکروتیزه کننده را کدگذاری می کند
که به شدت ويراولانس رو مصادره ميکنه از دیگر عوامل پیش آگهی منفی می توان به SA همبسته، پیومیوزیت،
و آبسه؛ کشت مثبت (احتمالا به این دلیل که یک منفی با باکتری های کمتر virulent مانند K. kingae، که یک دوره کمتر شدید یافت می شود)؛ سن کمتر (احتمالا به دلیل تاخیر تشخیصی، ویژگی های آناتومیک و عروقی،
و نابالغ بودن سیستم ایمنی بدن)؛ و تاخیر درمان (نتایج بدتر است اگر درمان آغاز شده است > 5 روز از شروع علائم).
بحث
استئومیلیت حاد (AO) و سپتیک حاد
آرتریت (ASA) شرایط جدی است که به عنوان موارد اضطراری نگاه, از نتیجه رضایت بخش بستگی به تشخیص سریع و درمان. با توجه به تعداد اسکن موارد، به خصوص در کشورهای توسعه یافته، ادبیات در اکثر
رویکردهای تشخیصی و درمانی (مانند رویکرد چند رشته ای، که شامل مداخله چند متخصص است) کاملاً محدود است.
اگرچه نوآوری های متعددی معرفی شده اند، اما در هیچ یک از SRs گنجانده شده در اینجا ذکر نشده است.
با توجه به پیش آگهی، مطالعات اخیر نشان می دهد که عفونت های مربوط به انواع بافت های مختلف رفتار متفاوتی در رابطه با بافت اولیه درگیر، با سلسله مراتب نزولی از استخوان
به مفصل، عضله، و بافت نرم16،17. کودکان مبتلا به OM تنها و کسانی که مبتلا به OM و SA نرخ بالاتری از باکتریمی در ارائه نسبت به کسانی که با SA alone17.
آرتریت سپتیک
بروز ASA مربوط به سن است و تمایل به کاهش با افزایش سن دارد. مراقبت های ویژه باید به نوزادان اختصاص داده شود، که در معرض خطر بالای استخوان، مفصل، و عفونت عمیق بافت نرم با CA و
عوامل بیماری زا HA. به طور خاص نوزادانی که خطوط تهاجمی و کاتتر دارند (به ویژه یک کاتتر شریان ناف) در معرض خطر بالای ابتلا به HA قرار دارند
عفونت — از جمله MRSA و چند دارو مقاوم در برابر میله های گرم منفی — و همچنین کاندیدا spp — اغلب C. آلبیکنس و C. پاراپسیلوز — در طول بستری شدن در بیمارستان ، اما گاهی اوقات حتی هفته ها پس از ترخیص. سیستم ایمنی نابالغ نوزادان ممکن است ارائه غیر طبیعی القا, به عنوان مثال با عدم تب, سطوح غیر قابل توجه از نشانگرهای التهابی, و محدود
درد, و pseudoparalysis ممکن است تنها نشانه ای در معاینه بالینی.
عفونت استرپتوکوک آگالاکتیا (گروه B Streptococci) یک علت مکرر SA در نوزادان است. در کودکان بزرگتر شایع ترین علت عفونت عضلانی اسکلتی S. aureus است، اگر چه SA به دلیل K. kingae در کودکان مسن مکرر است
از 6 ماه تا 4 سال. SA ناشی از S. pneumoniae و H. آنفلوانزا بیشتر در کودکان بدون ایمنی مکرر است، اما آن را نیز می تواند توسط سروتیپ های غیر واکسن در کودکان کاملا ایمن ایجاد می شود17-
- 21. کودکان مشکوک به SA نشان دادن
عوامل خطر ساز برای و ویژگی های بالینی OM در استخوان های مجاور یک چالش بالینی را ارائه می دهند. مفاصلی که متافیزیت های داخل عروقی دارند، مانند بازوهای پروگزیمال و فمر پروگزیمال، بیشتر هستند
مستعد ابتلا به OM22 مجاور. تصویربرداری پیشرفته باید برای ارزیابی کودکان خردسال مبتلا به SA و احتمال OM23,24 مجاور در نظر گرفته شود. تست های آزمایشگاهی مکمل، شامل تجزیه و تحلیل شیمیایی و سلولی مایع مفصلی، محیطی
تعداد WBC، و سرم ESR و CRP، اغلب برای تشخیص SA در کودکان 25 به کار گرفته می شوند. با توجه به 3 الگوریتم تشخیصی به طور گسترده پذیرفته شده
گزارش شده توسط Kocher و al26,27 و اصلاح شده توسط نویسندگان متعدد, بیماران مبتلا به عفونت مشترک به طور معمول محیطی تعداد WBC > 12,000/mL, سطح CRP سرم > 2 میلی گرم در دسی ال, و ESR اولیه > 40 میلی متر در ساعت.
در بیمارانی که سوءظن بالینی بالایی با یافته های تصویربرداری حمایت می شود، برای تأیید تشخیص به کشت خون و آسپیراسیون مفاصل نیاز است. با این حال، به دست آوردن تایید تشخیص SA دشوار است، با توجه به نرخ پایین جداسازی میکروارگانیسم ها از مایع مفصل. تقویت PCR توالی های DNA باکتری های بازیابی شده در مایع مفصلی حساسیت و ویژگی را افزایش می دهد، اما از آنجا که هنوز تجربی است، نه استاندارد شده و نه به طور گسترده ای در دسترس ۱۸٬۲۱ است.
اکثر بیماران مبتلا به SA اثبات شده یا مشکوک بلافاصله بر روی آنتی بیوتیک های تجربی ضد استافیلوکوکال والدین آغاز شده است. با توجه به تازه ترین ادبیات، یک دوره کوتاه (3-4 روز) از آنتی بیوتیک IV و به دنبال آن کوتاه مدت (< 6 هفته)
آنتی بیوتیک های شفاهی هدف قرار دادن میکرو ارگانیسم ایجاد کننده (زمانی که شناخته شده) ارائه نتایج خوبی در پاسخ دهندگان (که نشان می دهد شاخص های التهابی بهبود یافته و وضعیت بالینی) با غیر پیچیده
ASA28; در بیماران مبتلا به ASA پیچیده
(به عنوان مانند، OM همسو) یک دوره آنتی بیوتیک طولانی تر توصیه می شود.
اگر درمان آنتی بیوتیکی بی اثر باشد (عدم بهبود در تصویر بالینی یا نشانگرهای التهابی)، درمان جراحی باید در نظر گرفته شود. رویکردهای متعددی برای درمان ASA توصیف شده است. با این حال، با توجه به فقدان شواهد در مورد برتری هر یک
درمان بیش از دیگران، مدیریت جراحی باید با توجه به سطح جراح انتخاب
از راحتی با رویکرد20. زهکشی آرتروسکوپی ثابت کرده است امن و موثر در انواع مفاصل، از جمله ران، زانو، مچ پا، شانه،
آرنج، و مچ دست. حداقل اختلال بافت نرم، اقامت کوتاه تر بیمارستان، و بهبود تجسم فضای مشترک مزایای کلیدی آن11،29 است. پیشرفته
تصویربرداری ممکن است در بیمارانی که بهبود بالینی یا آزمایشگاهی در 3-4 روز اول پس از آبیاری مفاصل و زهکشی30 نشان نمی دهد مورد نیاز است.
در کودکانی که بهبود مورد انتظار را نشان نمی دهند، باید امکانات OM و آبسه به هم راه را بررسی کرد. اگر تصویربرداری مکرر
یک علت عفونی برای عدم بهبود نشان نمی دهد, شرایط تقلید SA, مانند سرطان خون, باید در نظر گرفته شود.
استئومالیلیت
معاینه بالینی یک کودک مبتلا به OM اغلب لطافت استخوان را فاش می کند که بیشتر بر فراز مرکز بیماری مشخص شده است. در تمام بیماران باید کشت های خونی به دست آید و آزمایش های آزمایشگاهی انجام شود (شامل شمارش کامل خون با دیظهور، ESR، و CRP)، و آنتی بیوتیک ها نباید تا زمانی که نتایج کشت خون در دسترس باشد تجویز شوند17.
رادیوگرافی های ساده باید برای عفونت های احتمالی به دست آید، تا علل دیگری از علائم (مانند شکستگی، نئوپلاسم) ایجاد شود و همچنین تغییرات رادیوگرافی را که ممکن است در آن رخ دهد به تصویر کشید
بیماری پیشرفته (مانند lesions lytic, فرسایش قشری, sequestrum, و involucrum). از آنجا که از دست دادن حدود یک سوم از تراکم معدنی استخوان محلی مورد نیاز است قبل از تغییر نشان می دهد در رادیوگرافی ساده،
یافته کلیدی تورم عمیق بافت نرم است. ام آر آی نشان داده شده است که دقیق ترین رویکرد تصویربرداری برای تشخیص AO اولیه، به تصویر کشیدن وسعت آناتومیک و فضایی عفونت استخوان، مفصل، و بافت نرم، و سند
اندازه هر آبسه که ممکن است نیاز به زهکشی جراحی17,31-33. از معایب آن می توان به هزینه و
نیاز به بی قراری یا بیهوشی در کودکان کوچکتر. پروتکل های اکتساب سریع اجازه غربالگری تاجی از ستون فقرات کمری به مچ پا با حداقل sedation31 را می دهند.
شواهد ناشی از مطالعات مقایسه ای اخیر نشان می دهد که کودکان مبتلا به OM مرتبط با MRSA ممکن است بیماری های شدیدتری نسبت به کودکان مبتلا به OM به دلیل MSSA داشته باشند. یک الگوریتم پیش بینی ابداع شده است تا سعی کند پیش بینی کند کدام بیماران قبل از در دسترس بودن نتایج کشت تأیید خواهند شد که عفونت MRSA داشته باشند34. با این حال، استفاده از چنین الگوریتم هایی در جوامع دیگر تأیید نشده است که برخی از آن ها بروز بالاتری از OM35 مرتبط با MRSA دارند.
اجماع در مورد نیاز به درمان سریع آنتی بیوتیک تجربی زمانی که AO مشکوک وجود دارد: در حالی که در بیماران پایدار آنتی بیوتیک ها را می توان محروم
تا زمانی که نتایج کشت در دسترس قرار گیرد، در بیماران ناپایدار، مانند کسانی که نشانه هایی از بی پایداری همودینامیک یا سپسیس دارند، تجربی اولیه
درمان آنتی بیوتیک باید بلافاصله آغاز شود17. درمان شروع باید مناسب برای سن بیمار، بیماری مزمن زمینه ای (به عنوان مانند، SCD یا نقص ایمنی اولیه)، و
اپیدمیولوژی محلی و حساسیت ضد میکروبی به احتمال زیاد عوامل بیماری زا
در سال های اخیر، CA MRSA باعث نسبت بالایی از عفونت های استخوانی، مفصلی، و بافت نرم کشت مثبت شده است که نیاز به افزایش استفاده از وانکومیسین و کلیندامایسین در جای سفالوسپورین ها داشته اند که داروی انتخابی زمانی بود که عفونت های MSSA بر ۳۵٬۳۷٬۳۹٬۴۰ نفر برتری داشت.
این عمل استاندارد شامل اداره آنتی بیوتیک های IV در بیمارستان به مدت 4 تا 6 هفته بود. ظهور کاتترهای مرکزی وارد شده به محیطی منجر به قرار دادن کاتتر و کوتاه شده است
دوره آنتی بیوتیک تجویز شده در بیمارستان و به دنبال آن یک دوره از آنتی بیوتیک های والدین تجویز شده در خانه. درمان شفاهی پس از یک دوره آنتی بیوتیک IV
همچنین کاملا رایج شده است. چند
کودکان یک دوره کوتاه از آنتی بیوتیک IV و به دنبال آن درمان شفاهی به مدت 3-5 هفته 44-41 دریافت کردند. درمان ضد میکروبی زمانی تکمیل می شود که دوره تجویز شده تجویز شده است، هیچ یافته فیزیکی نشان می دهد التهاب وجود دارد، و سطوح شاخص های التهابی بازگشته اند
به حالت عادي . در بیمارانی که معاینه فیزیکی یا نشانگرهای التهابی غیرطبیعی باقی می مانند، درمان آنتی بیوتیک باید ادامه یابد و ارزیابی های بالینی و آزمایشگاهی باید
در فواصل 2-1 هفته تا زمان نرمال شدن انجام شود. عدم بهبود باید سوء ظن تمرکز باقی مانده عفونت (به عنوان مانند آبسه یا sequestrum) را بالا ببرد. عدم بهبود یا
وضوح شاخص های التهابی باید بی درنگ تکرار ام آر آی و برش تکرار احتمالی و debridement و همچنین یک فرهنگ جدید، برای اطمینان حاصل شود که آنتی بیوتیک قبلی هنوز مناسب است.
اگر چه ادبیات هیچ راهنمایی روشنی ارائه نمی دهد،
مدیریت جراحی به طور کلی نشان داد
در کودکان مبتلا به OM و سازش همودینامیک سازگار با شوک سپتیک و یا با یافته های تصویربرداری است که بعید است برای حل و فصل با آنتی بیوتیک ها به تنهایی, مانند داخل استخوان قابل تخلیه, subperiosteal, و یا خارج از اسیواستال abscesses36,45. در کودکان مبتلا به OM، شدت بیماری در ارائه پیش بینی کننده نیاز به جراحی تکرار39،45 است. کودکان مبتلا به بیماری خفیف بعید است که نیاز به عمل جراحی, در حالی که کسانی که مبتلا به بیماری شدید (مشخصا بالا نشانگر التهابی; تب تکراری در
آنتی بیوتیک; و شواهد روشنی از انتشار
بیماری ها، مانند تروموز ورین عمیق، سپتیک
آمبولی ریوی، یا pneumonia) بیشتر احتمال دارد
برای نیاز به عمل جراحی، و بیش از یک روش
ممکن است مورد نیاز برای حل عفونت45.
بروز آبسه به نظر می رسد افزایش یافته است
در دوره MRSA و ممکن است میزان بالاتری از مداخلات جراحی را در کودکان مبتلا به OM پایه ریزی کند. داده ها برای هدایت در انتخاب روش جراحی (ها) که باید در بیماران OM انجام شود در دسترس نیست. گزینه ها شامل زهکشی آبسه های زیر استخوانی، حفاری استخوان، و برش استخوان قشری با آبیاری و دوار شدن استخوان لغوی آلوده است. فشرده سازی جراحی استخوان آلوده می تواند در کاهش فشار داخل استخوانی مؤثر باشد که ممکن است پرفوزیون و تحویل آنتی بیوتیک به محل عفونت را مانع شود. در تمام روش های زهکشی باید از آسیب به صفحه رشد و حلقه پری کندرال به دقت اجتناب شود. برنامه ریزی جراحی باید شامل بررسی تمام کانون های عفونت بر روی تصویربرداری پیشرفته باشد. آبسه به دلیل
OM مجاور یا همجوار باید در تخلیه
زمان از کار انداختن استخوان . در کودکان با
AO، درگیری مفاصل مجاور ممکن است
بیشتر از آنچه انتظار می رفت مکرر است.
نتایج
در صورت عدم وجود بالینی یا آزمایشگاهی رضایت بخش
بهبود در عرض 72 تا 96 ساعت از debridement،
آبیاری تکرار و باقی مانده ممکن است
نظر گرفته. تصویربرداری اضافی بعید است که باشد
مفید، به جز به سند مشکوک اضافی
تمرکز عفونت. اگر چه پس از عمل
اسکن ام آر آی اغلب به نظر می رسد برای نشان دادن رو به وخامت
شرط، آنها پیشرفت عادی را به تصویر می کشند
عفونت و بنابراین باید تفسیر
با احتیاط31.
- استئومیلیت حاد و آرتریت سپتیک
در کودکان پروپزال Acute osteomyelitis and septic arthritis in children: 2019; 23(2 Suppl.) متن پروپزال به زبان اصلی ترجمه و خلاصه مطالب که به صورت پاورپونت درآمده - این گنجینه بسیار گرانبها تقدیم شما امیدوارم مفید واقع بشود